Informe de Posicionamiento Terapéutico de ramucirumab (Cyramza®) en cáncer colorrectal metastásico
INFORME DE POSICIONAMIENTO TERAPÉUTICO
Informe de Posicionamiento Terapéutico de ramucirumab (Cyramza®) en cáncer colorrectal metastásico
IPT, 50/2016
Versión 1
Fecha de publicación: 21 de noviembre de 2016 †
El cáncer colorrectal (CCR) es el segundo cáncer más común en Europa y el tercero del mundo. En Europa es también la segunda causa de muerte por cáncer tanto en hombres como en mujeres. En España, la tasa de incidencia estimada ajustada por edad es de 65,6 nuevos casos por cada 100.000 habitantes para hombres y de 35,3 casos por cada 100.000 habitantes para mujeres (por encima de la media en la Unión Europea) y la mortalidad ajustada por edad es de 27,3 y 13,5/100.000 habitantes para hombres y mujeres respectivamente. Se describe un aumento mantenido en las tasas de supervivencia en Europa desde 1988, aunque cabe señalar que estas cifras no estiman el posible impacto de la introducción de nuevos fármacos ya que dada la cadencia en la producción de datos por los registros poblacionales, el último año incluido es 2007 y la primera aprobación de un biológico para cáncer de colon data de 2004. La supervivencia a 5 años estandarizada por edad en España es superponible a la media de la Unión Europea tanto en cáncer de colon (57%) como en cáncer de recto (56%). En EEUU la supervivencia a 5 años para el CCR en estadio metastásico (CCRm) se sitúa en 12,5% (1-4).
Las razones por las que en la Unión Europea y en otras regiones desarrolladas se observa una mayor incidencia de CCR, se han relacionado con el estilo de vida. Entre otras podemos encontrar la alimentación (carnes rojas o procesadas, escasa ingesta de fibra), la obesidad, un estilo de vida sedentario y el tabaquismo. Además del estilo de vida, la edad, los antecedentes de pólipos colorrectales, la enfermedad inflamatoria intestinal y los antecedentes familiares condicionan un mayor riesgo de padecer CCR. La mayoría de los pacientes con CCR tienen más de 65 años en el momento del diagnóstico y no es frecuente que aparezca en menores de 45 años (5).
A nivel histológico, el adenocarcinoma es el tipo más frecuente, llegando a representar cerca del 95% de los CCR. El estadio de la enfermedad en el momento del diagnóstico es el factor pronóstico más importante. Se estima que un 25% de los pacientes presentan metástasis inicialmente en el momento del diagnóstico y que un 50% de los pacientes con CCR desarrollarán metástasis durante el tratamiento (6).
Antes de determinar el tratamiento para un paciente con CCRm se deben considerar varios factores, como son el estado funcional (performance status -PS-), enfermedades concomitantes, tratamiento adyuvante y tiempo transcurrido desde el mismo. Además se deben revisar los factores pronósticos del paciente siendo especialmente importantes en estadios avanzados, el estado funcional, la localización del tumor primario, el número de localizaciones metastásicas y el momento en que aparecen (sincrónicas o metacrónicas), las alteraciones serológicas (leucocitosis, fosfatasa alcalina, LDH y CEA) y la presencia de determinadas mutaciones (KRAS, NRAS, BRAF, PIK3CA y PTEN entre otras) siendo algunas de ellas además predictivas de ausencia de beneficio terapéutico (KRAS, NRAS).
En los pacientes con estadio IV el tratamiento comprende diferentes abordajes en función de la resecabilidad tanto del tumor primario como de las metástasis identificadas. Las opciones quirúrgica, farmacológica y radioterápica así como algunos tratamientos ablativos (por ejemplo, radiofrecuencia sobre las metástasis hepáticas), también se pueden considerar dentro del abordaje multidisciplinar de la enfermedad en el escenario del tratamiento paliativo. El objetivo del tratamiento sistémico es prolongar la supervivencia y mantener la calidad de vida. De manera breve, el tratamiento quimioterápico para el CCRm se basa en la combinación de una fluoropirimidina (5FU) con ácido folínico (LV) y oxaliplatino (FOLFOX) o irinotecán (FOLFIRI). La opción de capecitabina junto con oxaliplatino (XELOX) o capecitabina en monoterapia se utiliza también en la práctica clínica.
En los últimos doce años se han autorizado cinco fármacos biológicos, dos anti-EGFR (cetuximab y panitumumab) y tres anti- angiogénicos (bevacizumab, aflibercept y regorafenib) para el tratamiento de CCRm. Cetuximab (Erbitux®) está autorizado en pacientes con RAS nativo en combinación con quimioterapia basada en irinotecán, en primera línea en combinación con FOLFOX y en monoterapia en aquellos pacientes en los que haya fracasado el tratamiento con oxaliplatino e irinotecán y que no toleren irinotecán (7). Panitumumab (Vectibix®) está autorizado en pacientes con RAS no mutado, en primera línea en combinación con FOLFOX y FOLFIRI, en segunda línea en combinación con FOLFIRI en pacientes que han recibido primera línea con quimioterapia basada en fluoropirimidinas (excepto irinotecán) y en monoterapia tras el fracaso de regímenes de quimioterapia que contengan fluoropirimidina, oxaliplatino e irinotecán (8). Bevacizumab (Avastin®) está autorizado en combinación con quimioterapia basada en fluoropirimidinas para el tratamiento de pacientes adultos con carcinoma metastásico de colon o recto (9).
Aflibercept (Zaltrap®), en combinación con FOLFIRI está autorizado en pacientes con CCRm, que es resistente o ha progresado después de un régimen con oxaliplatino (10). Además se ha aprobado un quinto fármaco biológico, regorafenib, para su uso en monoterapia. Regorafenib (Stivarga®) está autorizado en el tratamiento de pacientes adultos con CCRm que han sido previamente tratados con las terapias disponibles o no se les considera candidatos adecuados a dichas terapias. Esto incluye quimioterapia basada en fluoropirimidinas, terapia anti-VEGF y terapia anti-EGFR (11).
La segunda línea del cáncer de colon viene determinada por los fármacos que se han usado en la primera línea, tanto en lo que se refiere a quimioterapia como a biológicos, así como por el estado mutacional RAS y la condición clínica. La terapia de segunda línea debe ofrecerse a pacientes con un estado funcional PS adecuado y con una función de órganos adecuada. Las opciones terapéuticas en segunda línea tras una primera línea con fluoropirimidina y oxaliplatino, comprenden una fluoropirimidina más irinotecán. A esta quimioterapia dependiendo de los fármacos usados en primera línea y de la estrategia global del tratamiento, se podría añadir un fármaco anti-EGFR –si el tumor es RAS nativo- o un antiangiogénico. Por tanto, para centrar el caso que nos ocupa, los pacientes que han recibido en primera línea FOLFOX y bevacizumab, pueden recibir en segunda línea FOLFIRI sin un anticuerpo monoclonal asociado o FOLFIRI más un fármaco antiangiogénico (bevacizumab o aflibercept) y, en los pacientes con RAS nativo, un antiEGFR (cetuximab o panitumumab) asociado a FOLFIRI o irinotecán.
La variable más relevante de eficacia en esta población es la supervivencia global, aunque la supervivencia libre de progresión puede considerarse como alternativa y es un objetivo relevante. Se ha observado que un aumento en la SLP está fuertemente relacionado con un aumento en la supervivencia global en pacientes que recibieron quimioterapia (sin anticuerpos asociados) en primera línea de tratamiento (12).
En segunda línea, no hay un umbral de relevancia clínica aceptado.
RAMUCIRUMAB (CYRAMZA®)
Ramucirumab está indicado:
• En combinación con FOLFIRI (irinotecan, ácido folínico y 5 fluorouracilo), para el tratamiento de pacientes adultos con cáncer colorrectal metastático con progresión de la enfermedad durante o después del tratamiento con bevacizumab, oxaliplatino y fluoropirimidina.
• En combinación con paclitaxel para el tratamiento de pacientes adultos con cáncer gástrico avanzado o adenocarcinoma de la unión gastroesofágica con progresión de la enfermedad tras quimioterapia previa con platino y fluoropirimidina.
• En monoterapia para el tratamiento de pacientes adultos con cáncer gástrico avanzado o adenocarcinoma de la unión gastroesofágica con progresión de la enfermedad tras quimioterapia previa con platino o fluoropirimidina, para quienes el tratamiento en combinación con paclitaxel no es apropiado.
• Ramucirumab en combinación con docetaxel para el tratamiento de pacientes adultos con cáncer de pulmón no microcítico localmente avanzado o metastásico con progresión de la enfermedad tras quimioterapia basada en platino.
La dosis recomendada de ramucirumab en pacientes con CCR metastásico es 8 mg/kg día 1 cada dos semanas administrado en infusión intravenosa, antes de la administración de FOLFIRI. El paciente debe disponer de un hemograma completo antes de la administración de quimioterapia. Además debe cumplir los criterios para recibir FOLFIRI (neutrófilos ≥ 1,5 x 109/L; plaquetas ≥ 100 x 109/L; y toxicidad digestiva relacionada con quimioterapia ≤ grado 1). Se recomienda mantener el tratamiento hasta la progresión de la enfermedad o hasta toxicidad inaceptable.
Se recomienda premedicación con un antagonista H1 (como difenhidramina).
Ramucirumab 10 mg/ml se encuentra disponible como concentrado para solución para infusión.
Farmacología
Ramucirumab es un anticuerpo IgG1 monoclonal recombinante humano dirigido contra el receptor 2 del factor de crecimiento del endotelio vascular (VEGFR-2). Esa unión de ramucirumab a VEGFR-2 impide la interacción del receptor con otros ligandos activadores (VEGF-A, VEGF-C y VEGF-D), de tal manera que inhibe la ruta de señalización de VEGFR-2, que es crucial en el mecanismo de angiogénesis. A diferencia de ramucirumab (que se une al receptor), bevacizumab y aflibercept actúan sobre los ligandos y regorafenib a nivel tirosin-kinasa.
No se dispone de un estudio de escalada de dosis en combinación con FOLFIRI y se ha seleccionado la dosis de 8 mg/kg –como en cáncer gástrico- que podría no ser la dosis biológica óptima. La PK de ramucirumab en pacientes con CCR es similar a la de otros tipos de cáncer. La farmacocinética de irinotecán y la de su metabolito activo, SN-38, no se vieron afectadas cuando se administró junto con ramucirumab.
Es interesante señalar que la eficacia de ramucirumab se correlacionó con la exposición. La supervivencia mediana aumentó de 11,5 a 16,7 meses con los niveles más bajos y más altos de exposición a ramucirumab respectivamente. Esta relación persistió tras ajustar por factores pronósticos. Del mismo modo, la exposición al ramucirumab se correlacionó con la neutropenia ≥ grado 3. Las dosis más altas de ramucirumab podrían ser más eficaces, pero parecen incrementar la toxicidad de FOLFIRI (13).
Hay pocos datos en pacientes con insuficiencia renal, por lo que no se pueden establecer recomendaciones. En pacientes con insuficiencia hepática moderada no es necesario hacer reducciones de dosis, pero no hay datos para pacientes con insuficiencia hepática grave (Child C). Hasta ahora no se han identificado biomarcadores predictivos de la actividad de ramucirumab.
Eficacia (13)
La eficacia de ramucirumab en CCRm se basa en el ensayo RAISE fase III internacional, multicéntrico, aleatorizado, doble ciego y controlado con placebo. Es un ensayo diseñado para demostrar la superioridad de ramucirumab asociado a FOLFIRI en términos de SG en comparación con placebo y FOLFIRI. La población incluía pacientes con CCRm que hubieran progresado a una primera línea de quimioterapia con oxaliplatino, 5-fluorouracilo y bevacizumab. Los pacientes debían haber recibido un mínimo de dos dosis de bevacizumab como parte del tratamiento de primera línea y además debían haber recibido al menos un ciclo con bevacizumab, oxaliplatino y una fluoropirimidina (los tres fármacos en el mismo ciclo).
Se excluyeron pacientes con metástasis cerebrales, tumores primarios de apéndice, pacientes con ECOG ≥ 2, hipertensión no controlada, pacientes que habían sufrido un evento trombótico arterial o tromboembólico en los 12 meses previos, o hipertensión grado 4, proteinuria grado 3, eventos hemorrágicos grados 3 o 4 o perforación intestinal con el tratamiento en primera línea. Se permitió la inclusión de pacientes con tumores KRAS nativo que no hubieran recibido anti-EGFR. El tratamiento experimental consistía en la administración de ramucirumab 8 mg/kg o placebo cada 2 semanas. El objetivo primario del estudio fue supervivencia global.
Se aleatorizaron 1072 pacientes 1:1, siendo la aleatorización estratificada por región geográfica, estatus KRAS y tiempo a la progresión desde el inicio de la primera línea (< y ≥ 6 meses). La mayor parte de la población (44%) era procedente de Europa, la mitad de los casos tenían un estatus de KRAS nativo y la mayoría de los pacientes (76%) había progresado más de 6 meses después de haber iniciado la primera línea de tratamiento. En su mayor parte habían recibido tratamiento hasta la progresión de la enfermedad (mediana de tiempo desde la última dosis de bevacizumab a la progresión de 0,53 meses, rango 0,26–1,74). El 83% de los pacientes habían recibido bevacizumab en primera línea durante al menos 3 meses (18). El 60% de la población era menor de 65 años, siendo la mediana de edad de 62 años (rango 21 a 87 años). La mediana de duración del tratamiento fue similar en el grupo de ramucirumab y en el grupo que recibió placebo (20,4 [rango 2–167] vs. 18,3 [2-112] semanas), así como la mediana de infusiones recibidas (9 [1–69] vs. 8 [1-48]).
Ramucirumab en combinación con FOLFIRI aumentó la supervivencia global (HR 0,844; IC 95% [0,730-0,976]; p= 0,0219) resultando en un aumento de la mediana de supervivencia de 1,6 meses (13,3 meses, IC 95%: 12,4 -14,5, vs. 11,7 meses, IC 95%: 10,8 – 12,7). Este análisis se realizó en la población por intención de tratamiento (ver figura 1).
Figura 1. Análisis de supervivencia global en el ensayo clínico pivotal de ramucirumab (13).
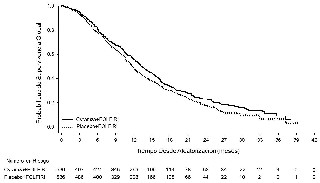
Se realizaron 33 análisis de subgrupos, algunos de ellos solicitados por la EMA. Los análisis pre-especificados no mostraron interacción en ninguno de los subgrupos estudiados, incluyendo, entre otros, el estado funcional del paciente, número de metástasis y uso previo más o menos prolongado de bevacizumab (13).
En cuanto a los objetivos secundarios del estudio, la supervivencia libre de progresión (SLP) fue significativamente superior (HR: 0,79, IC 95%: 0,70 – 0,90; p=0,0005) en el brazo de ramucirumab, con una diferencia de medianas de 1,2 meses (5,7 [IC 95% 5,5-6,2]) en el grupo con ramucirumab frente a 4,5 [IC 95% 4,2-5,4] en el grupo con placebo). El efecto de ramucirumab fue consistente en todos los subgrupos. No hubo diferencias en la tasa de respuesta entre los dos brazos [Respuesta objetiva (respuesta completa + respuesta parcial) 13,4% (10,7 – 16,6) vs. 12,5% (9,8 – 15,6)]. En cuanto a la Calidad de vida, para la que se usaron las escalas EORTC QLQ-C30 Global Health Status, si bien la proporción de pacientes que permanecieron estables o mejoraron permaneció similar a partir de la segunda evaluación en ambos brazos del estudio, los datos no fueron favorables al brazo de ramucirumab durante la primera evaluación. El tiempo en empeorar 10 puntos la salud global desde el momento basal, fue un mes y medio más corto en el brazo con ramucirumab [2,50 (IC 95%: 2,04 – 2,99) vs 3,98 meses (IC 95%: 3,65 – 4,83), HR: 1,32 (IC 95%: 1,13 - 1,54)].
Seguridad
Este análisis está muy condicionado por la población estudiada, que en su totalidad había sido ya expuesta a un fármaco anti- angiogénico y porque al ser una segunda línea no se puede esperar un tratamiento tan prolongado como en una primera línea. El perfil de seguridad de ramucirumab en el estudio RAISE reproduce el de los estudios previos en otras indicaciones y el de otros anti- angiogénicos.
En general se describe más toxicidad en el brazo con ramucirumab, más toxicidad grave y más toxicidad que condicionó la retirada de algún medicamento, aunque cabe señalar que se redujo o suspendió con más frecuencia la quimioterapia que ramucirumab. Además, no hubo más muertes durante el tratamiento en el brazo experimental que en el brazo de quimioterapia.
Los acontecimientos adversos (de cualquier grado) más frecuentes con FOLFIRI-ramucirumab, fueron diarrea (59,7% vs. 51,3% en el grupo control), náusea (49,5% vs. 51,3% en el grupo control), fatiga (46,7% vs. 41,5% en el grupo control), anorexia (37,4% vs. 27,3% en el grupo control), neutropenia (35,5% vs. 24,8% en el grupo control) y trombocitopenia (14,6% vs 7,4% en el grupo control). La epistaxis (+19%, 33,5 vs 15,0%), hipertensión arterial (+17%, 25,7% vs. 8,5%), proteinuria (+12%, 16,8% vs 4,5%), edema periférico (+11%, 20,4 vs. 9,1%), estomatitis (30,8% vs 20,8%), anorexia y neutropenia (+10%) fueron más frecuentes en el brazo experimental y por tanto atribuibles a la adición de ramucirumab. El porcentaje de pacientes con hospitalización por neutropenia febril fue de 2,3% con ramucirumab y 1,5% con placebo. No hubo muertes por neutropenias. El 5,9% de pacientes tuvieron reacciones de cualquier grado relacionadas con la infusión (frente a 3,0% con placebo).
Los acontecimientos adversos≥ grado 3 y los acontecimientos adversos graves fueron numéricamente más frecuentes (79% vs 62,3%; 35,7% vs 31,1%, respectivamente) con ramucirumab. La diferencia en la incidencia de acontecimientos adversos de grado 3 o superior entre el grupo ramucirumab-FOLFIRI y placebo-FOLFIRI fue para la neutropenia de +11 (21,7/11,2), para la hipertensión de +8 (10,8 vs. 2,8), para la proteinuria de +3 (2,8/0,2) y para la fatiga de +3 (7,9 vs. 5,1).
También fueron más frecuentes con ramucirumab los acontecimientos adversos que conllevan la suspensión de algún tratamiento (ramucirumab/ placebo o algún componente de FOLFIRI) (29,1% vs 13,3%). Siendo la discontinuación de ramucirumab o placebo del 3,6% vs. 1,3% y de FOLFIRI del 26,8 vs. 12,5%, respectivamente.
El porcentaje de acontecimientos adversos que acabaron en muerte fue similar entre ambos grupos (4,0% vs 3,6%). Las causas más frecuentes de eventos adversos de grado 5 (mortales) fueron trastornos gastrointestinales (10 casos en el grupo con ramucirumab y 4 en el grupo placebo), infecciones e infestaciones (4 y 3 casos) y trastornos cardíacos (1 y 6 casos).
En lo relativo a los acontecimientos adversos de clase cabe mencionar la hipertensión arterial (HTA) grado 3 o superior (10,8% vs 2,8%); perforaciones gastrointestinales de grado 3 o superior (1,7% vs 0,6%), fístulas de cualquier grado (0,8% vs 0,4%) y complicaciones en cicatrización (1,3% vs 0,2%). Las infecciones fueron 37,4% con ramucirumab frente a 29,2% con placebo. Los episodios de sangrado (cualquier grado) fueron más frecuentes con ramucirumab (43,9% vs 22,7%) y específicamente los eventos hemorrágicos de origen digestivo (de cualquier grado 12,3% vs 6,8% y ≥ grado 3, 1,9% vs. 1,2%). No se analizó la frecuencia de disfonía ni abscesos. Por otra parte, la frecuencia de tromboembolismos arteriales fue similar en ambos grupos (1,5% en ambos brazos). Además se describió hipoalbuminemia (de cualquier grado: 5,9% vs. 1,9%) y edema periférico (de cualquier grado: 20,4% vs. 9,1%). La presencia de eritrodisestesia palmo-plantar no se había comunicado con ramucirumab en los estudios previos, fue un 7% más frecuente con la combinación (12,9% vs 5,5%).
Las reacciones adversas más graves asociadas con el tratamiento con ramucirumab fueron la perforación gastrointestinal, la hemorragia gastrointestinal grave y los eventos tromboembólicos arteriales.
El 11% de pacientes tratados con ramucirumab abandonó el tratamiento por acontecimientos adversos (frente a 4,3% de pacientes tratados con placebo). Hubo también más reducciones de dosis y retrasos en la administración del tratamiento en el brazo de ramucirumab.
Las reacciones adversas que con mayor frecuencia han llevado a suspender algún fármaco fueron neutropenia (12,5% vs. 5,3%), trombopenia (4,2% vs. 0,8%), diarrea (2,3% vs. 1,3%) y estomatitis (2,3% vs. 1,1%). La proteinuria fue la principal razón para suspender ramucirumab (1,5%).
Ramucirumab además de añadir la toxicidad propia de un anti- angiogénico, aumenta la toxicidad de FOLFIRI.
DISCUSIÓN
El ensayo RAISE es un ensayo positivo ya que alcanza su objetivo primario en diferencia estadísticamente significativa de supervivencia global, reforzada por un dato consistente de aumento estadísticamente significativo en la supervivencia libre de progresión. Sin embargo, ramucirumab no se ha comparado con otros fármacos antiangiogénicos disponibles, como bevacizumab o aflibercept, ni con la adición de anti-EGFR en pacientes candidatos a recibir este tratamiento. Además, el aumento estadísticamente significativo de SG resulta clínicamente limitado (1 mes y medio, con un HR superior a 0,8).
La población incluida en el estudio RAISE, si bien corresponde al sesgo de selección propio de los ensayos clínicos, no representa adecuadamente a la población que llega a segunda línea en cáncer colorrectal, que tiene una edad media más avanzada y un ECOG también más elevado. Los pacientes con ECOG ≥2 fueron excluidos del ensayo pivotal, por tanto, se desconoce la eficacia y seguridad de ramucirumab en este subgrupo de pacientes. Cabe señalar que no se han incluido tumores de apéndice, que son tumores biológicamente diferentes, y son tumores raros que en la práctica clínica, en ausencia de datos de calidad, se tratan -especialmente en segunda línea- como el cáncer de colon.
Los objetivos del estudio son adecuados y el objetivo primario del estudio (SG) es sin duda el que es más relevante clínicamente. La duración de la primera línea del tratamiento es la esperada para un tratamiento con oxaliplatino-bevacizumab. Los resultados obtenidos con el estudio están en línea con la hipótesis planteada y con base a la cual se calculó el tamaño de la muestra. Se considera que la validez interna del estudio es adecuada (estudio aleatorizado y enmascaramiento adecuado).
Sin embargo hay diferentes aspectos que deben tomarse en consideración. Es discutible la inclusión de pacientes con tumores KRAS nativo en el ensayo, cuando en el momento de iniciar el reclutamiento del estudio ya se sabía que la combinación de FOLFIRI-anti-EGFR era superior a FOLFIRI. Lo que se pone de manifiesto tras analizar la evolución es que la mitad de los pacientes con KRAS nativo y por tanto candidatos a ese tratamiento (obviamente, en el momento actual habría que considerar además NRAS), no llegan a recibirlo en segunda línea de tratamiento (un 27% de los pacientes del estudio RAISE recibe un anticuerpo monoclonal anti-EGFR como línea de tratamiento posterior).
Hay que tener en cuenta que en este momento, se dispone de otros dos fármacos antiangiogénicos con eficacia en el mismo escenario. La tabla 1 resume los resultados de los ensayos disponibles en el momento actual en poblaciones pretratadas con oxaliplatino, fluoropirimidinas y bevacizumab. Aunque las poblaciones son diferentes en cuanto a las características basales y al tratamiento previo y asociado al anticuerpo monoclonal y no se pueden comparar los resultados de forma directa, resulta llamativa la extraordinaria similitud en los resultados. En este sentido cabe mencionar, que la población incluida en el RAISE es más homogénea que la incluida en el TML o en el VELOUR, lo que aumenta la validez interna del ensayo RAISE. El estudio VELOUR incluyó pacientes que habían recibido oxaliplatino en adyuvancia y el estudio TML incluyó en el análisis publicado, pacientes tratados con oxaliplatino en segunda línea. También hay que considerar que el ensayo EPIC con cetuximab no está analizado en la publicación por KRAS y la combinación fue irinotecán en monoterapia, en lugar de FOLFIRI (14). Posteriormente se han analizado los resultados para KRAS nativo, pero no se modifican sustancialmente las conclusiones (15). En los ensayos con antiangiogénicos el análisis se hizo por intención de tratar (16, 17), mientras que el ensayo de panitumumab se describe el análisis del subgrupo RAS nativo (18).
Tabla 1: Ensayos disponibles en poblaciones pretratadas con oxaliplatino, fluoropirimidinas y bevacizumab.
| BRAZO EXPERIMENTAL | n | RR | SLP | SG |
| IRI + CETUXIMAB (14) (Irinotecan se administró en monoterapia) Fin reclutamiento 2006 | 1298 1:1 | P<0;0001 16,4% 4,2% | HR 0,692 [0,617-0,776]; p≤0;0001 4,0 m 2,6 m | HR 0,975 [0,854-1,114] 10,7 m [9,6-11,3] 10,0 m [9,1-11,3] |
| IRI + CETUXIMAB (15) (Irinotecan se administró en monoterapia) Fin reclutamiento 2006 | 192 KRAS Wild type | Datos no disponibles | HR 0,773 [0,572-1,044]; p=0,0954 4,0 m 2,8 m | HR 1,28 [0,894-1,846]; p=0,1755 10,9 m 11,6 m |
| FOLFIRI + PANITUMUMAB (18) (17 % recibió bevacizumab) Fin reclutamiento 2008 *Se analizarán los datos para población RAS nativo (19) | 1186 (ITT) 421 (RAS) | 15% 13% | HR 0,70 [0,54-0,91]; p=0,007 6,4 m [5,5-7,4] 4,6 m [3,7-5,6] | HR 0,81 [0,63-1,03] P=0,08 16,2 m [14,5 - 19,7] 13,9 m [11,9 - 16] |
| FOLFIRI-- BEVACIZUMAB (17) (incluyen pacientes con FOLFOX) Fin reclutamiento 2010 | 820 pts 1:1 | 5,4% 3,9% | HR 0,68 [0,59-0,78]; p< 0,0001 5,7 m [5,2-6,2] 4,1 m [3,7-4,4] | HR 0,81 [0,69-0,94]; p= 0,0062 11,2 m [10,4-12,2] 9,8 m [8,9-10,7] |
| FOLFIRI- BEVACIZUMAB (20) (solo pacientes pretratados con FOLFOX) Fin reclutamiento 2010 | 343 | 5,5% 2,9% | HR 0,68 [0,55-0,85] p= 0,0005 6,2 m 4,2 m | HR 0,79 [0,62-1,00] p=0,0524 12 m 10 m |
| FOLFIRI- AFLIBERCEPT (16) (solo el 30 % recibió bevacizumab) Fin reclutamiento 2010 | 1226 1:1 | P < 0,001 19,8% 11,1% | HR 0,758 [0,661-0,869]; p< 0,0001 6,9 m [5,5-6,2] 4,7 m [4,2-5,4] | HR 0,817 [0,713-0,937]; p= 0,0032 13,5 m [12,52-14,95] 12,06 m [11,07-13,11] |
| FOLFIRI- AFLIBERCEPT (21) (pacientes que habían recibido previamente bevacizumab) | 373 | No disponible | HR: 0,661 [0,399-1,095] 6,7 [4,76-8,74] 3,9 m [2,86-5,42] | HR: 0,862 [0,673–1,104] 12,5 m [10,8–15,5] versus 11,7 [9,8–13,8] |
Nota: La presente tabla enumera datos de diversos estudios en esta situación, si bien sus poblaciones y resultados no son necesariamente comparables.
En cualquier caso, hay que hacer dos consideraciones al analizar los resultados en segunda línea. El primero es que la supervivencia esperable para un paciente con cáncer de colon metastásico ha ido aumentando a lo largo del tiempo y cuanto más reciente sea el estudio es posible que se alcance mayor supervivencia en ambos brazos (por los tratamientos disponibles). La segunda es que KRAS es además de un factor predictivo, un factor pronóstico y que los pacientes con KRAS nativo tienen una mejor evolución que los pacientes con tumores KRAS mutado.
En línea con el resto de ensayos con antiangiogénicos en CCRm, no se aporta ninguna evidencia con respecto a biomarcadores que permitan seleccionar a los pacientes que se beneficiarían del tratamiento.
Con respecto a los datos de seguridad, la población que recibe ramucirumab presenta más toxicidad. La proporción de pacientes que discontinuó algún fármaco del tratamiento debido a eventos adversos fue sustancialmente superior en el grupo que recibió el tratamiento experimental, aunque generalmente se discontinuó FOLFIRI en lugar de ramucirumab. Es llamativo que el brazo con ramucirumab, tiene una mayor toxicidad típica de FOLFIRI y de hecho, se modifican las dosis de quimioterapia o incluso se suspende. Aunque los datos de farmacocinética no revelan cambios en irinotecan ni en SN-38 por la adición de ramucirumab, parece claro que la combinación aumenta la toxicidad de FOLFIRI. La epistaxis, hipertensión y proteinuria de cualquier grado y la proteinuria e hipertensión de grado 3 o superior fueron más frecuentes en el grupo con ramucirumab que en el grupo control. Por otra parte, si bien la proporción de pacientes que permanecieron estables o mejoraron permaneció similar a partir de la segunda evaluación en ambos brazos del estudio, los datos no fueron favorables al brazo de ramucirumab durante la primera evaluación.
El tratamiento posterior estuvo equilibrado tanto en el porcentaje de pacientes que fue tratado tras discontinuar el tratamiento del estudio, como en el porcentaje de pacientes que recibió tratamiento sistémico con agentes biológicos y/o quimioterapia y no parece que pueda haber influido en la mejor supervivencia en el brazo con ramucirumab.
En resumen, los resultados de supervivencia global muestran un incremento estadísticamente significativo de 1,6 meses (objetivo primario), que es consistente con un incremento en la SLP de 1,2 meses. No se observan diferencias en la tasa de respuesta. Los resultados son negativos en relación a los datos de calidad de vida (objetivo secundario) en la evaluación del primer mes. La epistaxis, hipertensión y proteinuria de cualquier grado y la proteinuria e hipertensión de grado 3 o superior fueron más frecuentes en el grupo con ramucirumab que en el grupo control. Clínicamente, ramucirumab aumenta la toxicidad típica de FOLFIRI.
CONCLUSIÓN
La adición de ramucirumab a un régimen de quimioterapia con FOLFIRI en segunda línea tras tratamiento con oxaliplatino, fluoropirimidina y bevacizumab, resulta en un incremento de la supervivencia global (objetivo primario del estudio) y de la supervivencia libre de progresión (objetivo secundario) que, aunque estadísticamente significativos, son modestos. No hubo mejora en la tasa de respuestas ni en la calidad de vida, que se vio afectada negativamente en los primeros ciclos del tratamiento.
El perfil de seguridad observado con ramucirumab está en línea con el descrito previamente con este fármaco utilizado en combinación con paclitaxel en cáncer gástrico. Los eventos adversos relacionados con la inhibición del eje VEGFR aumentan, siendo la hipertensión el evento adverso más notable. Por otra parte, la combinación ramucirumab + FOLFIRI conlleva un porcentaje mayor de eventos adversos de grado 3 o superior y de eventos adversos que llevan a la discontinuación del tratamiento. Además, se desconocen los efectos adversos de ramucirumab a largo plazo.
La adición de ramucirumab a un régimen de quimioterapia con FOLFIRI en segunda línea tras tratamiento con oxaliplatino, fluoropirimidina y bevacizumab, no añade ninguna ventaja sobre las opciones ya disponibles en la misma línea de tratamiento por lo que su incorporación a la terapéutica no parece añadir ningún beneficio.
CONSIDERACIONES FINALES DEL GCPT
La Dirección general de Cartera Básica de Servicios del SNS y Farmacia ha emitido la resolución de no financiación para ramucirumab (Cyramza®), en combinación con FOLFIRI (irinotecán, ácido folínico y 5-fluorouracilo), de pacientes adultos con cáncer colorrectal metastásico con progresión de la enfermedad durante o tras terapia previa con bevacizumab, oxaliplatino y una fluoropirimidina.
ABREVIATURAS
BRAF: gen que codifica a la proteina B-Raf (serine/threonine- protein kinase B-Raf; en inglés).
CCR: cáncer colorrectal.
CCRm: cáncer colorrectal metastásico. CEA: Antígeno carcinoembrionario.
EGFR: (epidermal growth factor receptor) por sus siglas en inglés.
FOLFIRI: Irinotecán (180 mg/m2) en infusión de dos horas el día 1; leucovorin (ác. folínico) (400 mg/m2) en infusión de dos horas el día 1; seguidos por un bolo IV de 5-FU (400 mg/m2) como dosis de ataque el día 1; luego, 5-FU (2.400–3.000 mg/m2) mediante bomba ambulatoria administrada durante 46 horas cada dos semanas.
FOLFOX4: Oxaliplatino (85 mg/m2) en infusión de dos horas el primer día; leucovorin (ác. folínico) (200 mg/m2) en infusión de dos horas los días 1 y 2; seguidos por un bolo IV de 5-FU (400 mg/m2) como dosis de ataque; luego, 5-FU (600 mg/m2) mediante bomba ambulatoria administrada durante 22 horas los días 1 y 2 cada dos semanas.
KRAS: (Kirsten rat sarcoma 2 viral oncogene homologue; por su siglas en inglés;) oncogen implicado en la oncogénesis, supervivencia celular y angiogénesis.
LDH:Lactato deshidrogenasa. NRAS:Neuroblastoma rat sarcoma.
PIK3CA: (phosphatidinilinositol 3-kinase) por sus siglas en inglés. PK: Farmacocinética.
PTEN: (phosphatase and tensin homologue) por sus siglas en inglés. SLP: Supervivencia libre de progresión.
VEGF: (Vascular Endothelial Growth Factor; por sus siglas en inglés) factor de crecimiento endotelial vascular.
VEGFR: (Vascular Endothelial Growth Factor Receptor; por sus siglas en inglés). Receptor del factor de crecimiento endotelial vascular.
XELOX: Capecitabina oral (1.000 mg/m2) dos veces por día por 14 días, más oxaliplatino (130 mg/m2) el día 1 cada tres semanas.
REFERENCIAS
1. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J, Rosso S, Coebergh JW, Comber H, et al. Cancer incidence and mortality patterns in Europe: estimates for 40 countries in 2012. Eur J Cancer. 2013 Apr;49(6):1374-403.
2. De Angelis R, Sant M, Coleman MP, Francisci S, Baili P, Pierannunzio D, et al (EUROCARE-5 Working Group) Cancer survival in Europe 1999–2007 by country and age: results of EUROCARE-5—a population-based study. Lancet Oncol 2014 15(1):23-34.
3. Holleczek, B, Rossi S, Domenic A, Innos K, Minicozzi P, Francisci S, et al. and the Eurocare-5 Working group. On-going improvement and persistent differences in the survival for patients with colon and rectum care across Europe 1999-2007- Results from the EUROCARE-5 study. Eur J Cancer 2015; 51: 2158-2168.
4. DeSantis CE, Lin CC, Mariotto AB, Siegel RL, Stein KD, Kramer JL, et al. Cancer treatment and survivorship statistics. CA Cancer J Clin 2014; 64(4): 252-71.
5. McLeary NJ, Dotan E, Browner I. Refining the chemotherapy approach for older patients with colon cancer. J Clin Oncol 2014; 32:2570-2580.
6. Van Cutsem E, Cervantes A, Nordlinger B, Arnold D, on behalf of the ESMO Guidelines Working Group. Metastatic colorectal cancer: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol 2014 (sup 3): iii1-iii9.
7. Ficha Técnica de Erbitux. http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/000558/WC500029119.pdf (acceso febrero 2016).
8. Ficha Técnica de Vectibix http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/000741/WC500047710.pdf (acceso febrero 2016).
9. European Medicine Agency (EMA). Ficha Técnica de Avastin. [Internet]. Londres: EMA. URL: http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/000582/WC500029271.pdf (acceso febrero 2016).
10. Ficha Técnica de Zaltrap. http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/002532/WC500139484.pdf (acceso febrero 2016).
11. Ficha Técnica de Stivarga. http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/002573/WC500149164.pdf (acceso Octubre 2013).
12. Tang PA, Bentzen SM, Chen EX, Siu LL. Surrogate end points for median overall survival in metastatic colorectal cancer: literature-based analysis from 39 randomized controlled trials of first-line chemotherapy. J Clin Oncol. 2007;25(29):4562-8).
13. European Public Assessment Report de ramucirumab (Cyramza®).
Disponible en:
http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Assessment_Report_-_Variation/human/002829/WC500203170.pdf
14. Sobrero AF, Maurel J, Fehrenbacher L et al. EPIC: phase III trial of cetuximab plus irinotecan after fluoropyrimidin and oxaliplatin failure in patients with metastatic colorectal cancer. J Clin Oncol 2008; 26: 2311-2319.
15. European Medicine Agency (EMA). Committee for Medicinal Products for Human Use (CHMP). Assessment report. Erbituxr®. Procedure No. EMEA/H/C/000558/II/0042: [Internet]. Londres: EMA; may 2011. URL: http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Assessment_Report_-_Variation/human/000558/WC500109161.pdf (acceso abril 2016).
16. Van Cutsem E, Tabernero J Lakomy R, et al. Addition of aflibercept to fluorouracil, leucovorin, and irinotecan improves survival in a phase III randomized trial in patients with metastatic colorectal cancer previously treated with an oxaliplatin-based regimen. J Clin Oncol 2012; 30: 3499-506.
17. Bennouna J, Sastre J, Arnold D et al. Continuation of bevacizumab after first progression in metastatic colorectal cancer (ML18147): a randomised phase 3 trial. Lancet Oncol 2013; 14: 29-37.
18. Peeters M, Price TJ, Cervantes A et al. Randomized phase III study of panitumumab with fluorouracil, leucovorin and irinotecan (FOLFIRI) compared with FOLFIRI alone as second line treatment in patients with metastatic colorectal cancer. J Clin Oncol 2010; 28: 4706-4713.
19. Peeters M, Oliner KS, Price TJ, Cervantes A, Sobrero AF, Ducreux M, et al. Analysis of KRAS/NRAS Mutations in a Phase III Study of Panitumumab with FOLFIRI Compared with FOLFIRI Alone as Second-line Treatment for Metastatic Colorectal Cancer. Clin Cancer Res. 2015;21(24):5469-79.
20. Österlund PJ, Alonso-Orduña V, Schlichting C et al. Bevacizumab (BEV) + chemotherapy (CT) beyond first progression in patients (pts) with metastatic colorectal cancer (mCRC) previously treated with first-line bevazixumab- chemotherapy. ML 18147 efficacy and safety analyses by oxaliplatin vs irinotecan based chemotherapy. ESMO 2012. http://oncologypro.esmo.org/Meeting-Resources/ESMO-2012/Bevacizumab-BEV-chemotherapy-CT-beyond-first-progression-in-patients-pts-with-metastatic-colorectal-cancer-mCRC-previously-treated-with-first-line-BEV-CT-ML18147-efficacy-and-safety-analyses-by-oxaliplatin-vs-irinotecan-based-CT
(acceso Febrero 2016).
21. Tabernero J, Van Cutsem E, Lakomý R, Prausová J, Ruff P, van Hazel GA, et al. Aflibercept versus placebo in combination with fluorouracil, leucovorin and irinotecan in the treatment of previously treated metastatic colorectal cancer: prespecified subgroup analyses from the VELOUR trial. Eur J Cancer. 2014;50 (2):320-31.
GRUPO DE EXPERTOS
(por orden alfabético)
Agencia Española de Medicamentos y Productos Sanitarios
Comunidad Autónoma de Andalucía
Ana Isabel Ruiz Casado
Servicio de Oncología Médica. Hospital Puerta de Hierro- Majadahonda. Madrid
Todos los expertos han realizado una declaración de conflictos de interés.
El Laboratorio Titular, la Sociedad Española de Oncología Médica, la Sociedad Española de Farmacología Clínica, la Sociedad Española de Farmacia Hospitalaria y el Grupo Español de Pacientes con Cáncer han tenido oportunidad de enviar comentarios al documento, si bien el texto final es el adoptado por el GCPT.

